SCREEN NOW
Bienvenue dans la section éducative dédiée à notre campagne SCREEN NOW.
Nous espérons que cette page, ainsi que les ressources qu’elle propose, vous apporteront les informations nécessaires pour mieux comprendre le diabète, l’importance de la santé oculaire, et la raison pour laquelle le dépistage de la rétinopathie diabétique est essentiel.
Dans cette vidéo, la Professeur Anne Phillips, co-présidente de iDEAL Diabetes CIC, explique pourquoi il est si important d’effectuer un dépistage de la rétinopathie diabétique et de l’œdème maculaire chez les personnes atteintes de diabète. Elle vous invite à consulter les ressources de cette page Web afin d’améliorer vos connaissances sur le dépistage rétinien diabétique et de vous sensibiliser à l’importance d’une prise en charge rapide.
(Cliquez sur l’image ci-dessous pour visionner la vidéo)
Dans cette vidéo, la Professeur Anne Phillips, co-présidente de iDEAL Diabetes CIC, explique pourquoi il est si important d’effectuer un dépistage de la rétinopathie diabétique et de l’œdème maculaire chez les personnes atteintes de diabète. Elle vous invite à consulter les ressources de cette page Web afin d’améliorer vos connaissances sur le dépistage rétinien diabétique et de vous sensibiliser à l’importance d’une prise en charge rapide.
Cette carte montre l’étendue de la rétinopathie diabétique à travers le monde ainsi que ses prévisions d’incidence d’ici 2040.
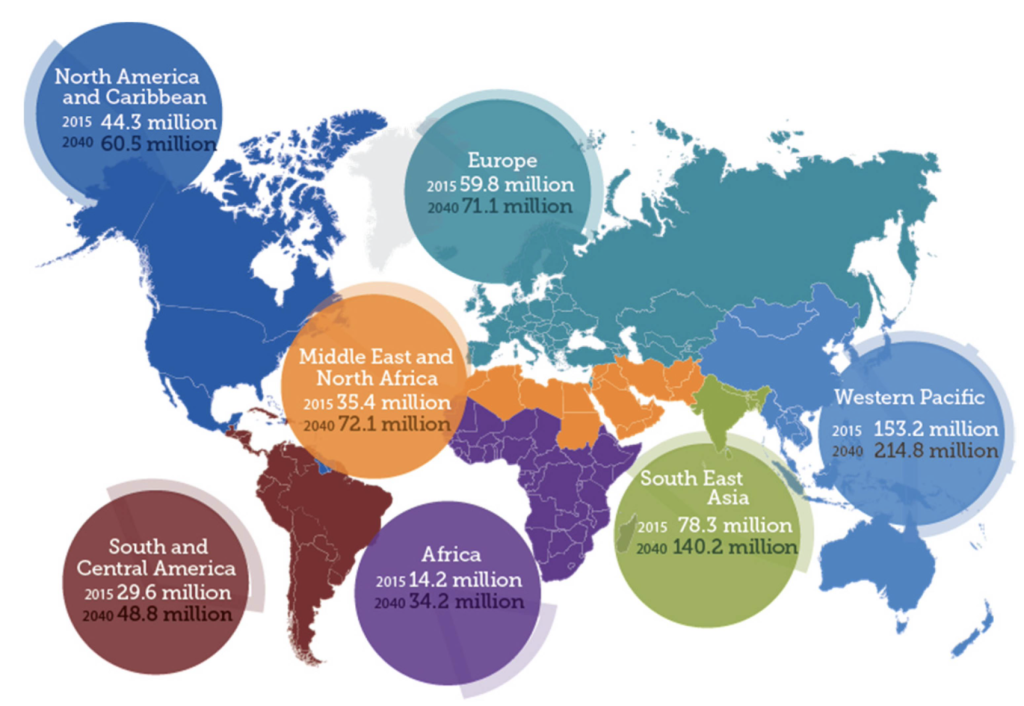
L’atlas de la vision de l’IAPB (Agence Internationale pour la prévention de la cécité) montre l’étendue de la rétinopathie diabétique et ses prévisions d’incidence d’ici 2040.
Témoignages de professionnels de santé multi-disciplinaires qui prennent en charge les personnes diabétiques, susceptibles de développer ou souffrant déjà de rétinopathie diabétique et/ou d’œdème maculaire.
L’animation ci-dessous vous donne l’occasion de promouvoir le programme SCREEN NOW et encourage toute personne atteinte de diabète de suivre ce programme.
(Cliquez sur l’image ci-dessous pour visionner la vidéo)
L’animation ci-dessous vous donne l’occasion de promouvoir le programme SCREEN NOW et encourage toute personne atteinte de diabète de suivre ce programme.
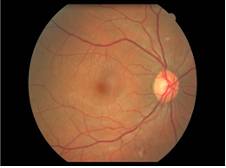
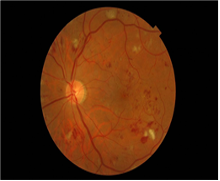
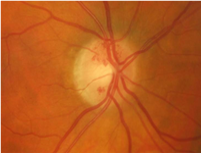
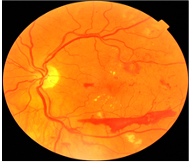
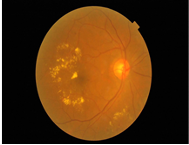
Les images suivantes montrent comment la rétinopathie affecte les yeux et les niveaux de classification de la maladie.
Œdème maculaire diabétique
L’œdème maculaire diabétique (OMD) est la cause la plus courante de perte de vision chez les personnes atteintes de diabète.
Recevoir un diagnostic d’œdème maculaire diabétique peut être angoissant et inquiétant. Toutefois, avec les bonnes informations et le soutien adéquat, les personnes arrivent à très bien gérer la situation.
Comment le diabète affecte vos yeux
Les personnes atteintes de diabète courent un risque de développer des problèmes oculaires. Pour fonctionner correctement, l’œil a besoin d’un approvisionnement constant en sang. Lorsque le contrôle de la glycémie et de l’insuline dans l’organisme n’est pas optimal, les vaisseaux sanguins de l’œil peuvent être endommagés. Les vaisseaux sanguins de la rétine sont particulièrement susceptibles de fuir et une condition connue sous le nom de rétinopathie diabétique peut se développer.
Les personnes atteintes de diabète peuvent réduire leur risque de perte de vision en se rendant à leur rendez-vous annuel de dépistage oculaire diabétique.
Symptômes
Dans les premiers stades du diabète, il est possible que la personne ne remarque aucun effet sur sa vision. Les lésions de la rétine se développent sur plusieurs années.
Cela peut affecter l’ensemble de la rétine, mais lorsque les lésions ne provoquent que de petits renflements dans les vaisseaux sanguins de la rétine, la vue reste bonne.
Toutefois, lorsque les vaisseaux sanguins situés dans ou à proximité de la macula sont endommagés, qu’il y a une hémorragie soudaine ou une fuite de liquide dans la macula, la vue peut se dégrader de façon spectaculaire.
- Des taches sombres, semblables à une marque sur des lunettes ou des trous, peuvent apparaître dans votre vision, particulièrement le matin au réveil.
- Les objets devant vous peuvent changer de forme, de taille ou de couleur, ou sembler bouger ou disparaître.
- Les couleurs peuvent sembler ternes.
- La lumière vive ou l’éblouissement peut devenir gênant.
- La lecture peut s’avérer difficile.
- Les lignes droites, comme les cadres de portes ou les poteaux de lampadaire, peuvent paraître déformées ou courbées.
Facteurs de risque
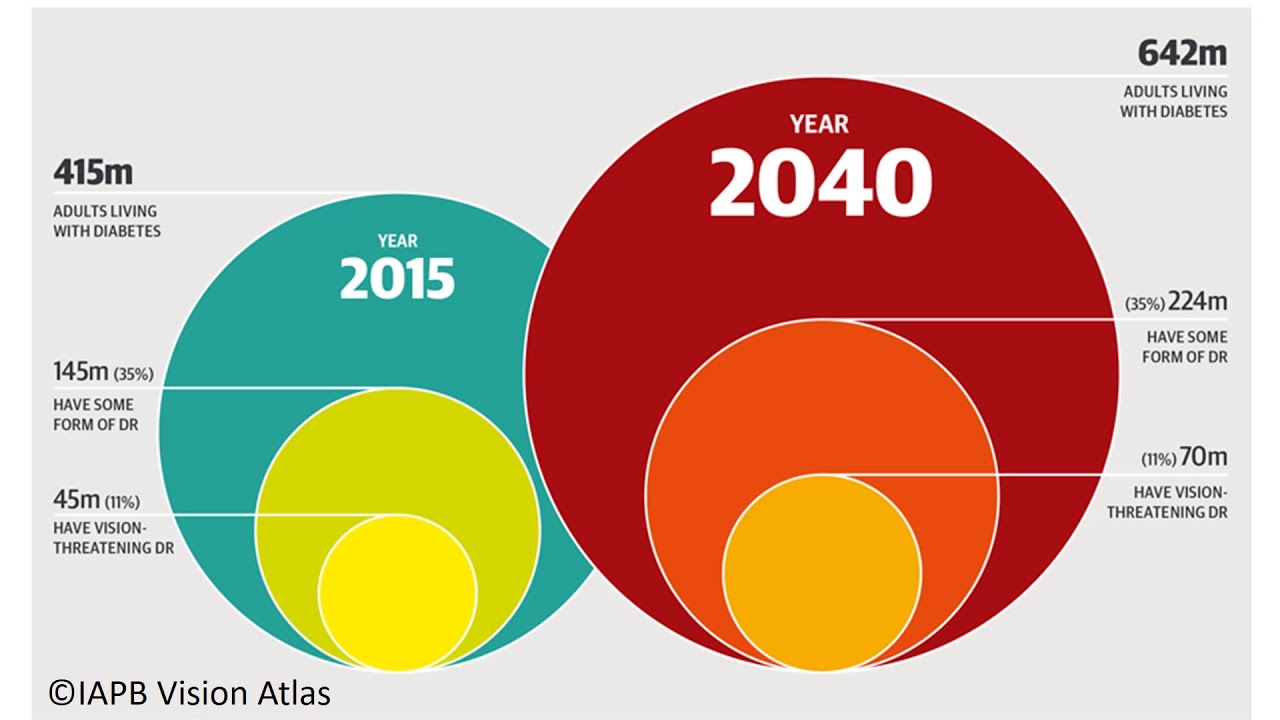
Plus vous vivez longtemps avec le diabète, plus vous risquez une perte de vision à cause d’un œdème maculaire diabétique (OMD). Environ 90 % des personnes atteintes de diabète de type 1 peuvent présenter un certain degré de rétinopathie après 10 ans.
Pour les personnes atteintes de diabète de type 2, la probabilité de développer un certain degré de rétinopathie après 10 ans varie entre 67 et 80 % (soit deux sur trois à quatre sur cinq), selon qu’elles doivent prendre de l’insuline ou non.
Plus d’un tiers des personnes atteintes de diabète développeront un œdème maculaire d’une certaine gravité qui, en l’absence de modifications du mode de vie et d’un meilleur contrôle de la glycémie, nécessitera un traitement.
Diagnostic
En cas de suspicion d’OMD, on vous orientera vers l’hôpital ophtalmologique pour des examens. Votre spécialiste hospitalier (ophtalmologue) pourra utiliser :
- Des gouttes oculaires pour dilater les pupilles afin de voir clairement le fond de l’œil. Les gouttes peuvent rendre votre vision floue et sensible à la lumière pendant une courte période, aussi pensez à vous faire accompagner.
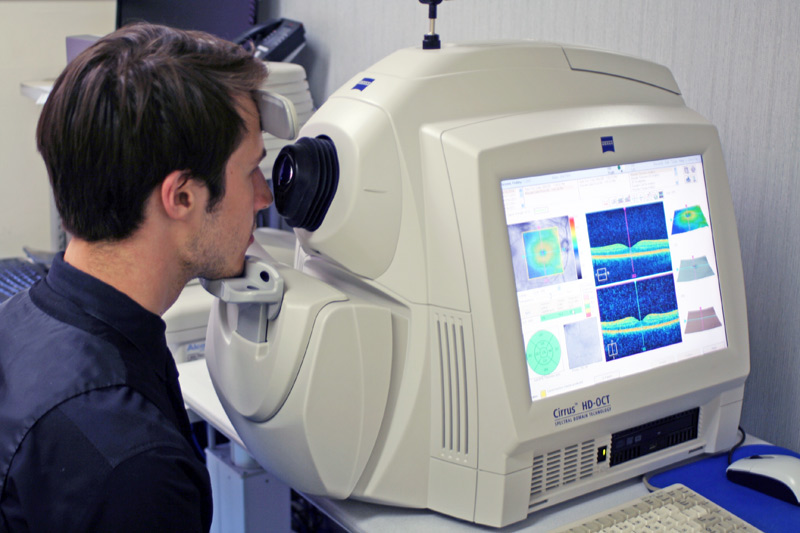
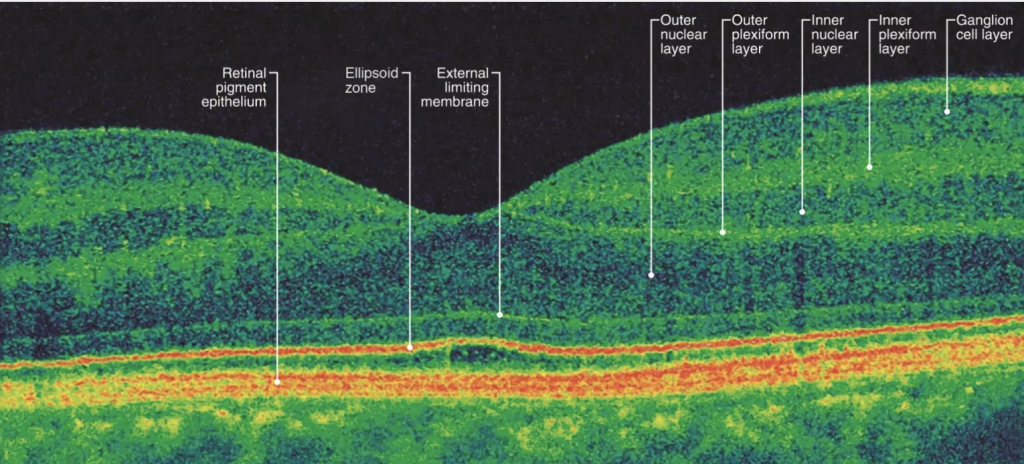
- Un examen OCT (tomographie en cohérence optique) pour obtenir des images en coupe transversale de la rétine. (Voir les images ci-dessous).
- L’angiographie à la fluorescéine. Un colorant est injecté dans une veine de votre bras, qui va se déplacer jusqu’aux vaisseaux sanguins à l’intérieur de l’œil, colorant ainsi les vaisseaux de la rétine, ce qui permettra de les photographier. Notez que le colorant changera temporairement la couleur de votre urine.
Si vous avez des problèmes de vision entre vos rendez-vous, demandez immédiatement conseil à votre équipe de soins du diabète ou à votre médecin généraliste. N’attendez pas votre prochain rendez-vous à l’hôpital.
Traitement de l’œdème maculaire diabétique (OMD)
L’OMD peut être traité s’il est détecté tôt. Des médicaments sont injectés dans l’œil pour arrêter la fuite de liquide des vaisseaux sanguins. Après le diagnostic, les patients reçoivent en général plusieurs traitements par injection durant les premiers mois. Des contrôles ultérieurs sont ensuite nécessaires pour évaluer quand d’autres injections sont requises.
Les injections ne sont pas aussi désagréables qu’elles peuvent le paraître. L’œil est anesthésié et l’aiguille est insérée dans le coin de l’œil, de sorte que le patient ne la voit pas. Ces injections sont appelées injections intravitréennes. Ce traitement ne peut pas restaurer la vue si la macula est déjà fortement endommagée.
Il existe des médicaments pour traiter l’OMD : ils agissent sur les vaisseaux sanguins de la rétine pour réduire les fuites de liquide qui entraînent un œdème dans l’œil.
Traitement anti-VEGF
Les traitements anti-VEGF constituent un groupe de médicaments qui réduisent la croissance de nouveaux vaisseaux sanguins (néovascularisation) ou l’œdème (gonflement).
Les médicaments anti-VEGF peuvent être utilisés pour traiter un certain nombre d’affections oculaires qui provoquent la croissance de nouveaux vaisseaux sanguins ou un gonflement sous la zone maculaire de votre rétine, qui tapisse l’arrière de (l’œil.)
Traitement au laser
Certaines personnes peuvent se voir proposer un traitement au laser lorsque l’OMD n’atteint pas le centre de la macula. Ce traitement vise à stabiliser la vision et n’améliore généralement pas la vue. Il implique habituellement une ou plusieurs visites dans une clinique laser en ambulatoire pour un traitement réalisé par un ophtalmologiste.
Protégez vos yeux
Le diabète est une maladie qui dure toute la vie. Il est donc essentiel de maintenir un mode de vie sain et de surveiller sa glycémie, sa tension artérielle et son taux de cholestérol pour éviter d’endommager ses yeux.
Il est crucial de vous rendre à vos rendez-vous au centre de diabétologie. Votre équipe de soins diabétiques gérera et surveillera votre plan de soins du diabète. Veillez à faire examiner vos yeux au moins une fois par an afin de détecter tout problème à un stade précoce.
Voici quelques dispositifs destinés aux personnes diabétiques malvoyantes ou aveugles :
Appareils de surveillance de la glycémie
Le lecteur de glycémie parlant Prodigy Voice® est un système de surveillance de la glycémie entièrement vocal, conçu spécialement pour les aveugles. Ses fonctions ont été mises au point avec l’aide d’associations nationales d’aveugles et d’éducateurs certifiés en diabétologie.
Surveillance continue de la glycémie
Le capteur Dexcom G6, équipé de la fonction Apple Siri, est le premier et unique dispositif de surveillance de la glycémie en temps réel, conçu spécialement pour permettre aux patients malvoyants de consulter leurs niveaux de glucose.
Injections d’insuline
Une fenêtre grossissante peut aider les personnes malvoyantes à voir les doses correctes à injecter.
Les stylos à insuline qui émettent un clic lors du réglage de la dose peuvent aider les personnes malvoyantes à maintenir leur indépendance.
Les pompes à insuline qui émettent des bips, des alertes sonores et des vibrations sont en cours de développement pour les personnes diabétiques malvoyantes.
Ce lien vous conseille comment gérer vos médicaments sur ordonnance en cas de déficience visuelle ou de cécité : (https://www.wikihow.com/Organize-Your-Medications-if-You%27re-Blind-or-Visually-Impaired)
Voici quelques dispositifs destinés aux personnes malvoyantes ou aveugles :
Un téléphone à commande vocale peut aider les personnes malvoyantes.


L’utilisation vocale de la technologie peut aider les personnes malvoyantes ou aveugles à rester actives professionnellement et à continuer d’utiliser ces technologies.
Les agrandissements de texte peuvent aider les personnes souffrant de déficience visuelle.


La commande « Dis Siri » peut fournir une assistance dans l’environnement domestique.
Les livres audio sont précieux pour les personnes souffrant de déficience visuelle ou de cécité.


D’autres aides visuelles qui agrandissent les images peuvent apporter une assistance supplémentaire.
La page Web et le contenu du projet SCREEN NOW ont été créés par une équipe multidisciplinaire indépendante. Bien que Viatris ait contribué par une subvention éducative sans restrictions pour la réalisation de cette page Web, elle n’a joué aucun rôle dans l’élaboration de son contenu.